- 2026年3月21日
- 2026年4月7日
その測り方、損をしていませんか?「腕の置き方」で血圧はこんなに変わります
こんにちは。岡山市中区の「まつもと内科・循環器内科」院長の松本健佑です。
【この記事のポイント】
- 腕の位置だけで、血圧は実際より4〜7mmHg程度高く出ることがあります。
- 数値の「上振れ」を放置すると、不要な薬の追加や低血圧による副作用のリスクがあります。
- 「机の上に置き、心臓と同じ高さで測る」ことが、正しい診断と治療の第一歩です。
目次
- 血圧治療の鍵は「正しい家庭血圧」にあり
- 腕の位置だけで血圧はこんなに変わる(最新研究より)
- 【写真でチェック】あなたの測り方は「合格」?「NG」?
- 「5〜10mmHgの誤差」が、お薬の量を左右する理由
- 未来の健康を守るために
1. 血圧治療の鍵は「正しい家庭血圧」にあり
私は循環器専門医として、高血圧や心不全の治療を専門としています。これらの治療において、診察室での所見と同じくらい重要なのが「家庭血圧」です。
当院では、お薬を服用されている方や心不全の管理が必要な方に対し、血圧手帳やアプリでの記録をお願いしています。しかし、その数値が「正しくない測り方」によるものだとしたら、せっかくの努力が、かえって治療の妨げになってしまう可能性があります。
以前のブログ「ご家庭での血圧測定、腕で測る?手首で測る? 正しい血圧計の選び方」でもお伝えしましたが、血圧は測定方法ひとつで大きく変動します。
2. 腕の位置だけで血圧はこんなに変わる
2024年に発表された臨床試験(ARMS試験)では、腕の位置が血圧に与える影響が詳しく検討されました。133人の成人を対象としたこの研究では、ガイドライン通りの「正しい姿勢」と比較して、次のような結果が示されています。
- 腕を膝の上に置いた場合: 最高血圧が 約4 mmHg高く なる
- 腕を横にだらんと下げた場合: 最高血圧が 約6〜7 mmHg高く なる
さらに、もともと血圧が高い方では、この差がより大きくなる傾向があり、腕を下げた状態では最大で約9 mmHg程度高く測定される可能性も報告されています。これは、診断や治療方針に影響しうる、無視できない差です。
3. 【写真でチェック】あなたの測り方は「合格」?「NG」?
それでは、実際にどのような姿勢が「損」をしてしまうのか、当院で撮影した写真で確認してみましょう。
【合格】デスクで心臓の高さをキープ
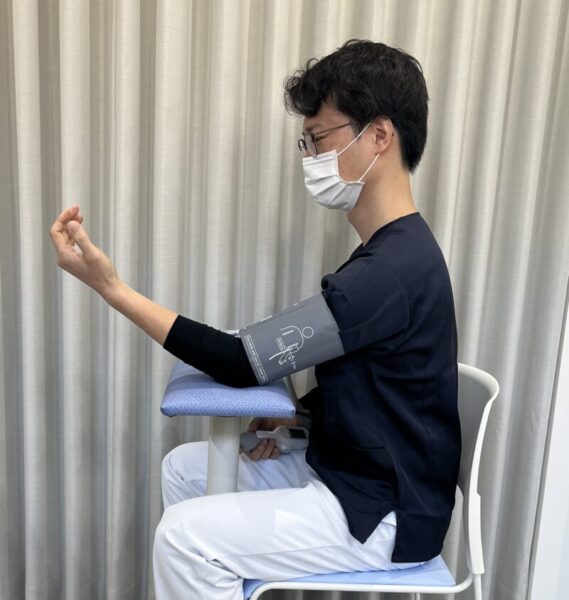
これが最も推奨される姿勢です。椅子に深く座り、腕を机に乗せて、血圧計のカフ(腕帯)が心臓と同じ高さになるようにします。
【NG①】ついやってしまう「膝の上」
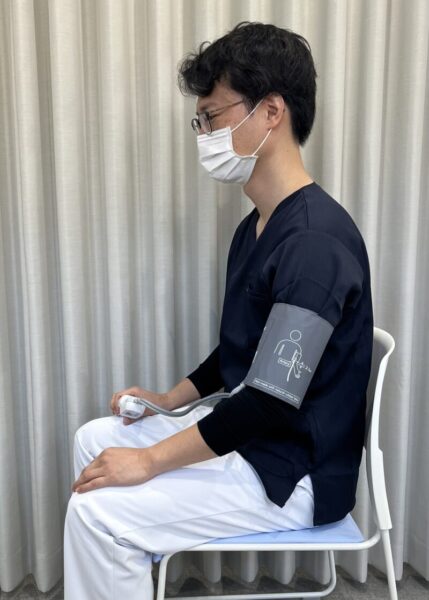
机がない場所で測る際にやりがちですが、これだけで血圧は高めに測定されます。
【NG②】一番もったいない「腕を下ろした状態」
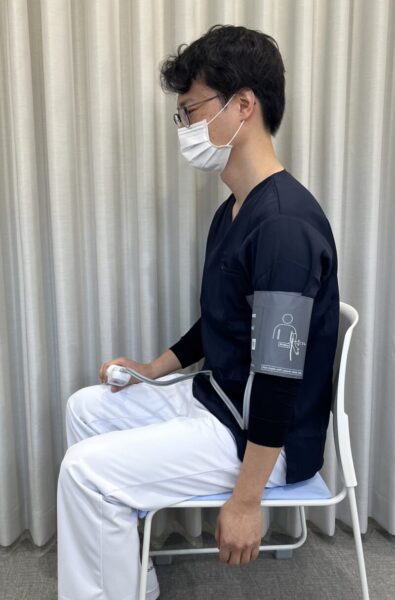
これが最も高く出やすい姿勢です。私自身も試したところ、正しい姿勢と比べて約5 mmHgの差がありました。
以前「上腕式」の血圧計を推奨した理由もここにあります。手首式は、測定中に心臓の高さに合わせるために腕の位置を保つ必要があり、不自然な力が入りやすいという欠点があります。また、わずかな腕の位置の違いが、大きな誤差につながる可能性もあります。
4. 「5〜10mmHgの誤差」が、お薬の量を左右する理由
「5mmHgくらいなら誤差の範囲では?」と思われるかもしれません。しかし臨床の現場では、この差が非常に重要です。
もし測り方の問題で血圧が10mmHg高く記録され続けていた場合、本来は不要な「お薬の追加」が行われる可能性があります。10mmHgの差は、おおよそ降圧薬1剤分の効果に相当することもあるためです。
本来より多く薬を服用すると、立ちくらみやふらつきといった低血圧症状のリスクが高まります。せっかくの自己管理を安全で効果的なものにするためにも、正しい測り方は欠かせません。
5. 未来の健康を守るために
家庭血圧の測定は、将来の動脈硬化や脳卒中、心不全を予防するための大切な習慣です。自覚症状がない中で継続するのは簡単ではありませんが、日々の正しい管理が10年後、20年後の健康を支えます。
「家で測ると数値がばらついて不安」「自分の測り方は合っているのだろうか」と感じたら、ぜひ血圧手帳をご持参のうえご相談ください。
当院は中区中納言町に位置しておりますが、旭川を渡ってすぐ、岡山市北区(表町や中山下周辺)からも非常にアクセスの良い場所にございます。
「まつもと内科・循環器内科」は、『病気の予防とその後のケアの両方を大切にし、患者さま一人ひとりが安心して日々を過ごせる医療』を目指し、一人ひとりに寄り添った丁寧な指導と治療を心がけています。
【引用文献】
- Liu H, et al. Arm Position and Blood Pressure Readings: The ARMS Crossover Randomized Clinical Trial. JAMA Intern Med. 2024.
- 『高血圧管理・治療ガイドライン2025』(日本高血圧学会)
